Nguyên tắc 3 kiểm tra 5 đối chiếu 5 đúng trong y khoa
Xem nhanh nội dung bài viết
Trong thực hành y khoa, mỗi thao tác nhỏ đều ảnh hưởng trực tiếp đến sức khỏe người bệnh. Nguyên tắc 3 kiểm tra 5 đối chiếu 5 đúng chính là lá chắn an toàn giúp hạn chế sai sót khi dùng thuốc và tiêm truyền.
Chỉ cần tuân thủ đúng, mọi người có thể giảm thiểu đáng kể các rủi ro không mong muốn. Bài viết dưới đây, dược sĩ Vivita sẽ giúp người đọc hiểu rõ quy trình và tầm quan trọng của nguyên tắc này.
Nguyên tắc 3 kiểm tra 5 đối chiếu 5 đúng là gì?
Đây là bộ nguyên tắc cốt lõi trong thực hành y khoa nhằm kiểm soát toàn bộ quy trình sử dụng thuốc. Việc tuân thủ đầy đủ giúp giảm thiểu sai sót và đảm bảo an toàn tối đa cho người bệnh. Cụ thể:
3 Kiểm tra
3 kiểm tra là bước rà soát nhanh nhưng mang tính quyết định trước khi dùng thuốc. Mỗi yếu tố đều liên quan trực tiếp đến tính chính xác của điều trị.
- Tên người bệnh: Xác định đúng danh tính, tránh nhầm lẫn giữa các bệnh nhân.
- Tên thuốc: Kiểm tra chính xác loại thuốc được chỉ định, đặc biệt với thuốc có tên gần giống.
- Liều thuốc: Đảm bảo liều dùng phù hợp với tình trạng bệnh và chỉ định của bác sĩ
5 Đối chiếu
5 đối chiếu là bước kiểm tra chéo chi tiết, giúp phát hiện sai sót tiềm ẩn trước khi thực hiện. Đây là lớp bảo vệ thứ hai trong quy trình an toàn thuốc.
- Số giường, số phòng: Đối chiếu đúng vị trí người bệnh trong khoa phòng.
- Nhãn thuốc: So sánh thông tin trên nhãn với y lệnh và hồ sơ bệnh án.
- Chất lượng thuốc: Kiểm tra cảm quan, màu sắc, dạng bào chế, tránh dùng thuốc biến chất.
- Đường dùng thuốc: Đảm bảo đúng đường sử dụng như uống, tiêm, truyền…
- Hạn sử dụng: Xác nhận thuốc còn hiệu lực, không quá hạn.
5 Đúng
5 đúng là nguyên tắc vàng trong sử dụng thuốc, bắt buộc phải tuân thủ tuyệt đối trong mọi tình huống lâm sàng. Chỉ cần sai một yếu tố cũng có thể gây hậu quả nghiêm trọng.
- Đúng người bệnh: Đảm bảo thuốc được dùng cho đúng đối tượng.
- Đúng thuốc: Sử dụng chính xác loại thuốc đã được kê đơn.
- Đúng liều: Dùng đúng lượng thuốc theo chỉ định, tránh thiếu hoặc quá liều.
- Đúng đường dùng: Áp dụng đúng phương thức đưa thuốc vào cơ thể.
- Đúng thời gian: Tuân thủ thời điểm và khoảng cách giữa các lần dùng thuốc.

Tầm quan trọng của quy trình 3 kiểm tra 5 đối chiếu 5 đúng trong y tế
Trong môi trường y tế, chỉ một sai sót nhỏ cũng có thể gây hậu quả nghiêm trọng. Quy trình 3 kiểm tra 5 đối chiếu 5 đúng chính là hàng rào an toàn giúp kiểm soát rủi ro trong toàn bộ quá trình sử dụng thuốc.
- Đảm bảo an toàn người bệnh: Xác định chính xác người dùng thuốc, tránh nhầm lẫn giữa các bệnh nhân trong cùng khoa phòng.
- Giảm thiểu sai sót chuyên môn: Kiểm soát chặt chẽ từ tên thuốc, liều dùng đến đường sử dụng, hạn chế lỗi do con người.
- Nâng cao hiệu quả điều trị: Dùng đúng thuốc, đúng liều, đúng thời điểm giúp tối ưu tác dụng và rút ngắn thời gian hồi phục.
- Ngăn ngừa biến chứng và phản ứng bất lợi: Tránh các trường hợp quá liều, sai đường dùng hoặc dùng thuốc kém chất lượng.
- Chuẩn hóa quy trình chăm sóc: Tạo sự thống nhất trong thực hành giữa các nhân viên y tế, nâng cao tính chuyên nghiệp.
- Tăng độ tin cậy trong hệ thống y tế: Giúp người bệnh yên tâm hơn khi được chăm sóc theo quy trình kiểm soát nghiêm ngặt.
Có thể nói, việc tuân thủ đầy đủ quy trình này không chỉ là yêu cầu bắt buộc mà còn là nền tảng cốt lõi để đảm bảo chất lượng điều trị và an toàn trong thực hành lâm sàng.

Các sai sót thường gặp khi bỏ qua quy trình
Bỏ qua hoặc thực hiện không đầy đủ quy trình kiểm tra – đối chiếu là nguyên nhân hàng đầu dẫn đến tai biến y khoa. Những sai sót này thường âm thầm nhưng hậu quả lại rất nghiêm trọng.
- Nhầm lẫn người bệnh: Dùng thuốc cho sai đối tượng do không xác minh danh tính kỹ lưỡng.
- Sai tên thuốc: Lấy nhầm thuốc có tên tương tự, đặc biệt với các thuốc dễ gây nhầm lẫn (LASA – look alike, sound alike).
- Sai liều lượng: Dùng quá liều hoặc thiếu liều, ảnh hưởng trực tiếp đến hiệu quả điều trị và an toàn.
- Sai đường dùng: Tiêm thay vì uống hoặc ngược lại, có thể gây biến chứng nguy hiểm.
- Dùng sai thời điểm: Không tuân thủ khoảng cách liều, làm giảm hiệu lực hoặc tăng độc tính của thuốc.
- Sử dụng thuốc hết hạn hoặc kém chất lượng: Do không kiểm tra hạn dùng và tình trạng bảo quản.
- Không đối chiếu y lệnh: Thực hiện sai chỉ định của bác sĩ do thiếu bước kiểm tra chéo thông tin.
- Bỏ sót cảnh báo đặc biệt: Không lưu ý tiền sử dị ứng, chống chỉ định hoặc tương tác thuốc.
Những sai sót này hoàn toàn có thể phòng tránh nếu tuân thủ nghiêm ngặt quy trình chuẩn. Việc chủ quan hoặc rút gọn bước kiểm tra luôn tiềm ẩn rủi ro lớn trong thực hành lâm sàng.
Các kỹ thuật tiêm cơ bản chuẩn y khoa
Kỹ thuật tiêm trong da (Intradermal – ID)
Tiêm trong da là kỹ thuật đưa một lượng rất nhỏ thuốc vào lớp thượng bì. Tốc độ hấp thu chậm, thường dùng cho mục đích chẩn đoán hoặc tạo miễn dịch đặc hiệu.
Chỉ định thường gặp
- Tiêm vắc-xin BCG cho trẻ sơ sinh.
- Thực hiện test Mantoux (chẩn đoán lao).
- Thử phản ứng dị ứng với thuốc, đặc biệt kháng sinh như Penicillin.
Đặc điểm kỹ thuật
- Kim tiêm: Cỡ 26 – 27G, ngắn (0,6 – 1,3 cm).
- Vị trí tiêm: Mặt trong cẳng tay hoặc vùng cơ Delta.
- Góc tiêm: Khoảng 10 – 15 độ so với mặt da.
Quy trình thực hiện
Quy trình yêu cầu độ chính xác cao để đảm bảo tạo nốt phồng đặc trưng sau tiêm:
- Xác định đúng người bệnh. Giải thích ngắn gọn thao tác.
- Lựa chọn vị trí tiêm phù hợp. Bộc lộ vùng da.
- Sát khuẩn theo vòng xoắn ốc từ trong ra ngoài.
- Đuổi sạch bọt khí trong bơm tiêm.
- Căng nhẹ da. Đặt kim với mặt vát hướng lên.
- Đưa kim nông dưới da với góc nhỏ (10 – 15 độ).
- Bơm khoảng 0,1 ml thuốc. Quan sát nốt phồng nổi rõ, da hơi tái.
- Rút kim nhanh theo hướng ban đầu. Không xoa vùng tiêm.
- Đánh dấu nếu cần theo dõi phản ứng (ví dụ test Mantoux).
- Hướng dẫn người bệnh không chạm vào vị trí tiêm.
- Thu dọn dụng cụ và ghi nhận hồ sơ đầy đủ.
Kỹ thuật tiêm dưới da (Subcutaneous – SC)
Tiêm dưới da là phương pháp đưa thuốc vào lớp mô liên kết dưới da. Thuốc được hấp thu chậm, phù hợp với các liệu pháp cần duy trì tác dụng kéo dài.
Chỉ định thường gặp
- Tiêm Insulin cho bệnh nhân đái tháo đường.
- Các thuốc cần hấp thu từ từ để duy trì nồng độ ổn định.
Chống chỉ định
- Thuốc dạng dầu khó tan.
- Vùng da viêm, tổn thương hoặc tuần hoàn kém.
Đặc điểm kỹ thuật
- Kim tiêm: Cỡ 25G, dài 1 – 1,6 cm.
- Vị trí tiêm: Vùng bụng quanh rốn, mặt ngoài đùi, vùng bả vai.
- Góc tiêm: Thường 45 độ, có thể 90 độ ở người béo, 15 – 30 độ ở người gầy.
Quy trình thực hiện
Kỹ thuật cần đảm bảo thuốc đi đúng lớp mô và tránh tiêm vào mạch máu:
- Kiểm tra đúng người bệnh. Giải thích thao tác trước khi tiêm.
- Lựa chọn và bộc lộ vị trí tiêm phù hợp.
- Sát khuẩn vùng tiêm theo nguyên tắc vô khuẩn.
- Đuổi hết khí trong bơm tiêm.
- Véo nhẹ da để tạo nếp gấp.
- Đưa kim vào với góc phù hợp theo thể trạng bệnh nhân.
- Kéo nhẹ pittong để kiểm tra. Nếu có máu, cần điều chỉnh vị trí kim.
- Tiêm thuốc từ từ. Quan sát phản ứng người bệnh.
- Rút kim nhanh, đặt bông khô và xoa nhẹ vùng tiêm.
- Hướng dẫn người bệnh theo dõi sau tiêm.
- Thu dọn dụng cụ và ghi chép hồ sơ.
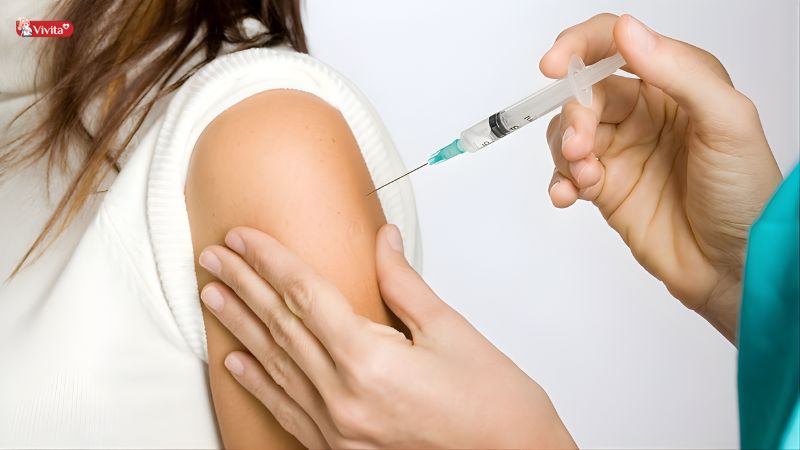
Kỹ thuật tiêm bắp (Intramuscular – IM)
Tiêm bắp là phương pháp đưa thuốc trực tiếp vào khối cơ, giúp hấp thu nhanh hơn so với tiêm dưới da. Kỹ thuật này thường được lựa chọn khi cần tác dụng nhanh nhưng vẫn đảm bảo giải phóng thuốc tương đối ổn định.
Chỉ định thường gặp
- Các dung dịch đẳng trương như Quinin, Ete.
- Thuốc dạng dầu, dung dịch keo, hormon, kháng sinh hấp thu chậm.
- Một số thuốc có thể tiêm dưới da nhưng cần tăng tốc độ hấp thu (trừ cafein).
Chống chỉ định
- Thuốc có nguy cơ gây hoại tử mô như Calci clorua, Ouabain.
Đặc điểm kỹ thuật
- Kim tiêm: Cỡ 21 – 23G, dài 2,5 – 4 cm.
- Góc tiêm: Vuông góc 90 độ với bề mặt da.
- Vị trí tiêm:
- Cơ Delta (tiêm nông): Tối đa 1 ml, không dùng cho trẻ < 2 tuổi.
- Cơ đùi (1/3 ngoài): Tối đa khoảng 3 ml.
- Cơ mông (1/4 trên ngoài): Tối đa 3 – 5 ml, tránh dây thần kinh tọa.
Quy trình thực hiện
Kỹ thuật tiêm bắp cần chính xác để tránh tổn thương thần kinh và mạch máu:
- Xác nhận đúng người bệnh. Giải thích ngắn gọn trước tiêm.
- Lựa chọn vị trí tiêm phù hợp. Bộc lộ rõ vùng da.
- Sát khuẩn đúng nguyên tắc vô khuẩn.
- Đuổi hết bọt khí trong bơm tiêm.
- Căng da hoặc kéo lệch da (kỹ thuật Z-track nếu cần).
- Đâm kim dứt khoát theo góc 90 độ.
- Hút nhẹ pittong kiểm tra. Nếu có máu, cần điều chỉnh vị trí.
- Bơm thuốc chậm, đều. Quan sát phản ứng bệnh nhân.
- Rút kim nhanh, ép nhẹ bằng bông khô.
- Theo dõi sau tiêm và hoàn tất hồ sơ.
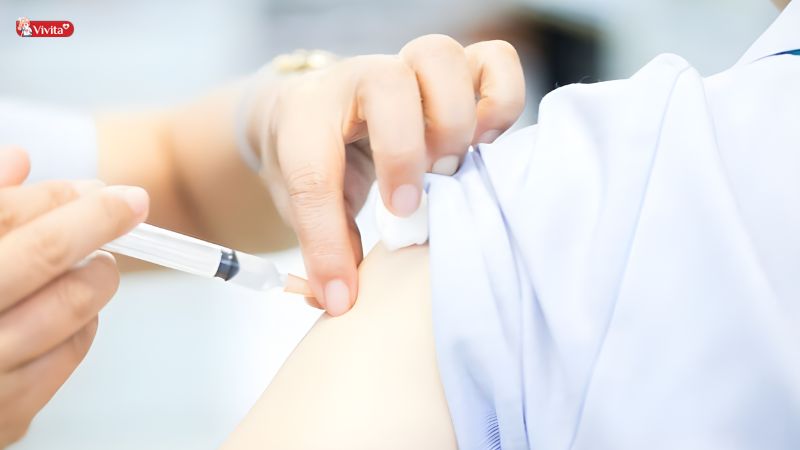
Kỹ thuật tiêm tĩnh mạch (Intravenous – IV)
Tiêm tĩnh mạch là kỹ thuật đưa thuốc trực tiếp vào hệ tuần hoàn. Tác dụng xuất hiện gần như ngay lập tức, do thuốc không phải qua giai đoạn hấp thu.
Chỉ định thường gặp
- Cấp cứu, sốc hoặc tình trạng cần tác dụng nhanh.
- Bệnh nặng, suy kiệt hoặc không thể dùng thuốc đường uống.
- Trường hợp thuốc bị phá hủy ở đường tiêu hóa.
- Bệnh nhân nôn nhiều, chuẩn bị phẫu thuật hoặc không hợp tác.
Chống chỉ định
- Tuyệt đối: Vùng da nhiễm trùng, bỏng.
- Tương đối: Chi liệt, vùng phù nề, vị trí gần khớp.
Đặc điểm kỹ thuật
- Kim tiêm: Cỡ 19 – 21G, dài 2,5 – 4 cm.
- Góc tiêm: Khoảng 30 – 40 độ.
- Vị trí tiêm: Tĩnh mạch ngoại biên rõ, ít di động, ưu tiên tĩnh mạch lớn.
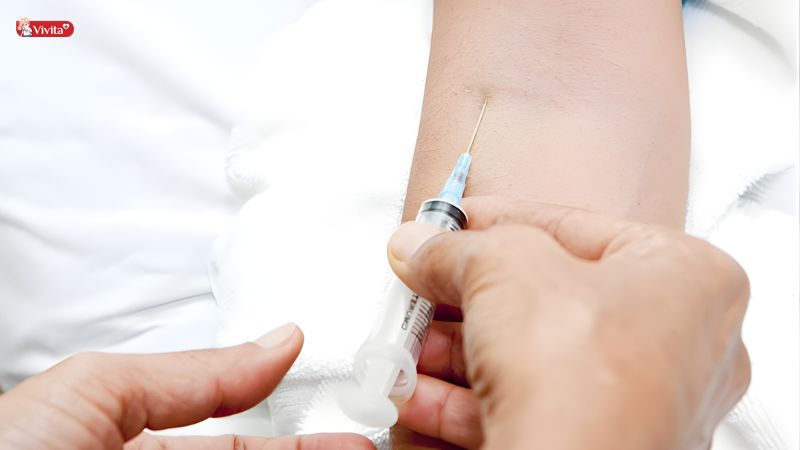
Quy trình thực hiện
Đây là kỹ thuật đòi hỏi độ chính xác cao và tuân thủ nghiêm ngặt vô khuẩn:
- Xác nhận người bệnh. Giải thích thao tác.
- Chọn tĩnh mạch phù hợp. Bộc lộ rõ vị trí tiêm.
- Garo phía trên vị trí tiêm 5 – 10 cm để làm nổi tĩnh mạch.
- Sát khuẩn vùng tiêm theo nguyên tắc chuẩn.
- Đuổi sạch bọt khí trong bơm tiêm.
- Căng da, đưa kim vào tĩnh mạch với mặt vát hướng lên.
- Hút nhẹ kiểm tra thấy máu trào ngược.
- Tháo garo. Tiêm thuốc từ từ, theo dõi sắc mặt và phản ứng bệnh nhân.
- Rút kim nhanh, ép bông khô để cầm máu.
- Hướng dẫn người bệnh giữ tay cố định trong vài phút.
- Thu dọn dụng cụ và ghi chép đầy đủ.
Bài viết trên đây, Vivita.vn đã giúp người dùng tìm hiểu nguyên tắc 3 kiểm tra 5 đối chiếu 5 đúng và nhắc nhở một số sai sót thường gặp. Nếu còn điều gì băn khoăn, quý khách hàng hãy nhanh tay liên hệ hotline 0888 533 350 của Vivita để được đội ngũ dược sĩ tư vấn cụ thể hơn nhé.










